
แพทย์เฉพาะทางด้านกระดูกสันหลังเตือน วัยทำงานมีความเสี่ยงเป็น “หมอนรองกระดูกสันหลังปลิ้น” พบอายุน้อยที่สุด 24 ปี แนะรีบพบแพทย์เพื่อวินิจฉัยให้ตรงจุด หากรักษาช้าเสี่ยงพิการได้
นพ.ณฐพล ลิตติรานนท์ แพทย์ผู้เชี่ยวชาญด้านกระดูกสันหลัง โรงพยาบาลเอส สไปน์ แอนด์ เนิร์ฟ เผยว่า จากประสบการณ์การรักษาผู้ป่วยที่มีอาการหมอนรองกระดูกสันหลังปลิ้น ตั้งแต่ปี 2560 ส่วนใหญ่จะเป็นกลุ่มผู้ป่วยที่มีอายุประมาณ 50 ปีขึ้นไป และจะมาด้วยอาการปวดหลังร้าวลงขา ชาและอ่อนแรงร่วมด้วย หากเปรียบเทียบกับในช่วงปัจจุบัน ผู้ป่วยกลุ่มผู้สูงวัยยังมีจำนวนเท่าเดิม แต่ในทางกลับกันพบว่า กลุ่มคนที่มีอายุน้อยลงกลับมีอาการเหล่านี้เพิ่มมากขึ้น
ส่วนสาเหตุที่พบในกลุ่มคนวัยทำงานหรือกลุ่มคนที่มีอายุน้อย ที่เริ่มเป็นโรค หมอนรองกระดูกสันหลังปลิ้น มากขึ้นเพราะ ผู้ป่วยในกลุ่มนี้มักจะทำพฤติกรรมที่ไม่เหมาะสม เช่น ยกของหนัก ,นั่งนาน ,ก้มหน้าเล่นโทรศัพท์ หรือก้มตัวยกของ
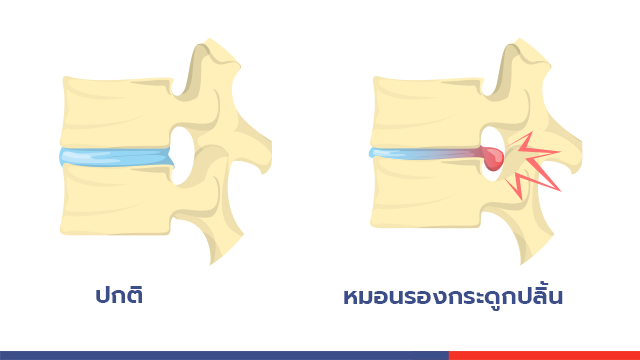
นพ.ณฐพล ยังเผยอีกว่าหมอนรองกระดูกปลิ้นกดทับเส้นประสาท หรือหมอนรองกระดูกเคลื่อนทับเส้นประสาท เกิดจากหมอนรองกระดูกที่อยู่ระหว่างกระดูกทั้ง 2 ข้อ ปลิ้นออกมากดทับเส้นประสาทไขสันหลัง ทำให้ผู้ป่วยรู้สึกปวดคอหรือหลัง หากมีการกดทับมากอาจเสี่ยงต่อความพิการได้ ส่วนอาการที่พบได้บ่อยคือ ปวดคอ ปวดหลังส่วนล่าง ปวดบริเวณก้น หรือสะโพกร้าวลงขา (บริเวณเส้นประสาทไซแอ็ททิค Sciatic nerve ซึ่งเป็นเส้นประสาทที่ยาวที่สุดในร่างกายของมนุษย์) ทำให้ผู้ป่วยเกิดอาการชา หรือเสียวเหมือนไฟช็อต ร้าวลงขา หรือแขน ข้างใดข้างหนึ่งหรือทั้ง 2 ข้าง ส่งผลให้ขณะก้มยกของหรือทรงตัวมีปัญหา หากเส้นประสาทถูกกดทับเป็นเวลานานจะทำให้กล้ามเนื้ออ่อนแรง รวมถึงระบบขับถ่ายมีปัญหา
อย่างไรก็ตามการรักษาผู้ป่วยหมอนรองกระดูกปลิ้นในกลุ่มคนที่อายุน้อย นพ.ณฐพล ยังเผยอีกว่า เมื่อผู้ป่วยมีอาการปวดหลังและหากรับประทานยาแก้ปวดนานเกิน 1 เดือน แต่อาการยังไม่ดีขึ้น แพทย์จะพิจารณาส่งตรวจ X-ray และ MRI เพื่อประเมินระดับความรุนแรงของหมอนรองกระดูกปลิ้น หรือหมอนรองกระดูกเคลื่อนกดทับเส้นประสาท ซึ่งการรักษาอาการปวดจากภาวะหมอนรองกระดูกสันหลังปลิ้นหรือหมอนรองกระดูกเคลื่อน จะเริ่มจากการฉีดยาระงับการอักเสบที่บริเวณโพรงเส้นประสาทไขสันหลัง หากหมอนรองกระดูกเริ่มปูดนูน หรือปลิ้นออกมาไม่มาก แพทย์อาจจะพิจารณาทำการรักษาด้วยการจี้เลเซอร์ในบริเวณที่มีปัญหา
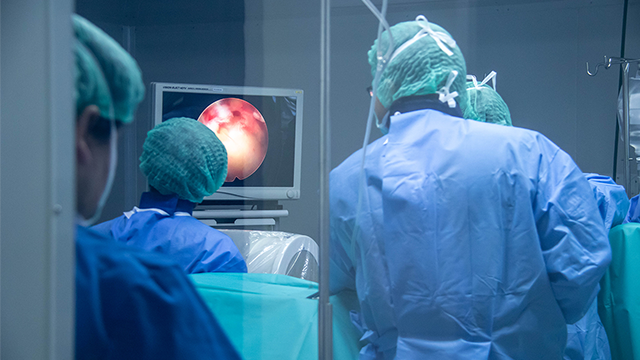
แต่เมื่อใดก็ตามที่หมอนรองกระดูกสันหลังปลิ้น หรือเคลื่อนกดทับเส้นประสาทในปริมาณที่มาก แพทย์จะทำการรักษาด้วยวิธีการผ่าตัดกระดูกสันหลังด้วยกล้องเอ็นโดสโคป หรือการเจาะรูส่องกล้อง ด้วยเทคนิค PSLD (Percutaneous Stenoscopic Lumbar Decompression) ที่บริเวณส่วนหลัง หรือ เทคนิค PSCD (Percutaneous Stenoscopic Cervical Decompression) ที่บริเวณส่วนคอ
ทั้งนี้ นพ.ณฐพล ยกตัวอย่างผู้ป่วยที่มีอายุน้อยที่สุดที่เคยเข้ารับการรักษา คืออายุ 24 ปี โดยผู้ป่วยรายนี้ประกอบอาชีพเป็นพนักงานออฟฟิศ มีพฤติกรรมนั่งทำงานหน้าคอมพิวเตอร์เป็นเวลานาน บางครั้ง 3 - 4 ชั่วโมงติดต่อกัน ผู้ป่วยเข้ามาพบแพทย์ด้วยอาการปวดสะโพกร้าวลงต้นขา มีประวัติการรักษามาจากที่อื่น เคยทานยาและทำกายภาพมาก่อนและอาการดีขึ้นบางส่วน แต่เมื่อหยุดยา หยุดทำกายภาพอาการปวดก็กลับมา และในวันที่ผู้ป่วยรายนี้เข้ามารับการรักษา คือไม่สามารถเดินและนอนได้ เบื้องต้นจึงส่งผู้ป่วยรายนี้ทำ X-ray ร่วมกับการทำ MRI เมื่อผลการตรวจยืนยันว่าพบหมอนรองกระดูกเคลื่อน จึงได้วางแนวทางการรักษาด้วยการเจาะรูส่องกล้องเพื่อนำสิ่งที่กดทับเส้นประสาทออก
หลังการผ่าตัดผู้ป่วยอาการดีขึ้นมาก สามารถลุกขึ้นเดินได้ตั้งแต่วันแรกหลังการผ่าตัด เขายังบอกด้วยว่า "ดีใจที่เขาดีขึ้น ขาที่เคยชาก็ดีขึ้น และเดินทรงตัวได้ดีขึ้น" นั่นหมายถึงผู้ป่วยได้คุณภาพชีวิตที่ดีของเขากลับคืนมา
ขณะที่ผู้ป่วยรายนี้เปิดใจว่า อาการปวดเริ่มมีมาตั้งแต่สมัยเรียนหนังสือประมาณช่วงมหาวิทยาลัย ขณะนั้นมีอาการปวดหลังจึงกินยาแล้วนอนพัก ทำแบบนี้จนกระทั่งล่าสุดมีอาการปวดหลังร้าวลงขาไปถึงบริเวณหัวเข่าจนขยับไม่ได้ ใช้ชีวิตลำบากมาก ผู้ป่วยรายนี้ยังบอกอีกว่ารู้สึกหดหู่ใจ เพราะมองว่าตัวเองอายุเพียงแค่ 24 ปีเท่านั้น ไปหาหมอมาหลายที่จนชินกับคำตอบของหมอว่าให้ออกกำลังกาย จนกระทั่งได้เข้ามารักษาที่ รพ.เอส สไปน์ รพ.เฉพาะทางด้านกระดูกสันหลัง ซึ่งคุณหมอณฐพลได้ทำการรักษาด้วยการส่องกล้องช่วยในการผ่าตัด ปัจจุบันกลับมาใช้ชีวิตได้ตามปกติ
อย่างไรก็ตาม นพ.ณฐพล กล่าวทิ้งท้ายว่า เราเน้นการรักษาโรคที่ต้นเหตุ ทำให้คุณได้ทราบถึงสาเหตุของอาการก่อนการตัดสินใจรักษา เพื่อการหายที่ยั่งยืน ถ้าหาก “ปวดไม่หาย มาหาเรา” ซึ่งเรามีเทคนิคการรักษาแบบ “แผลเล็ก เจ็บน้อย ฟื้นตัวไว” ทำให้ 95% ของผลการรักษาของผู้ป่วยที่โรงพยาบาลเอส สไปน์ แอนด์ เนิร์ฟ นั้นนอนเพียง 1 คืน ก็สามารถกลับไปใช้ชีวิตแบบเดิมได้เร็วขึ้น








.jpg)




