“โกรทฮอร์โมน (growth hormone)” หรือ “ฮอร์โมนเจริญเติบโต” เป็นฮอร์โมนที่กระตุ้นการเจริญเติบโตในเด็ก การขาดฮอร์โมนนี้หรือมีการหลั่งฮอร์โมนไม่เพียงพอจะทำให้เด็กเติบโตช้าและตัวเตี้ย ความสำคัญของโกรทฮอร์โมนไม่ได้มีเฉพาะช่วงวัยเด็กเท่านั้นแต่มีตลอดช่วงชีวิต แม้ว่าผู้ใหญ่จะต้องการฮอร์โมนนี้ในปริมาณน้อยมากเมื่อเทียบกับเด็กแต่ปริมาณที่เพียงพอมีความสำคัญต่อการดำรงชีพ ผู้ใหญ่ที่ขาดโกรทฮอร์โมนหรือมีไม่เพียงพอจะเสี่ยงต่อการเกิดโรคหลายอย่างจนอาจบั่นทอนอายุขัย จึงจำเป็นต้องได้รับการรักษาด้วยยาโกรทฮอร์โมนทดแทน ในบทความนี้ให้ข้อมูลเกี่ยวกับความสำคัญของโกรทฮอร์โมนในผู้ใหญ่และผลเสียหากขาดฮอร์โมนนี้, ยาโกรทฮอร์โมนที่ใช้ในผู้ใหญ่และประโยชน์ที่ได้รับ, ฤทธิ์ทางเภสัชวิทยาของยาโกรทฮอร์โมน และผลไม่พึงประสงค์ พร้อมทั้งข้อควรคำนึงเมื่อใช้ยาโกรทฮอร์โมนในผู้ใหญ่
ความสำคัญของโกรทฮอร์โมนในผู้ใหญ่และผลเสียหากขาดฮอร์โมน
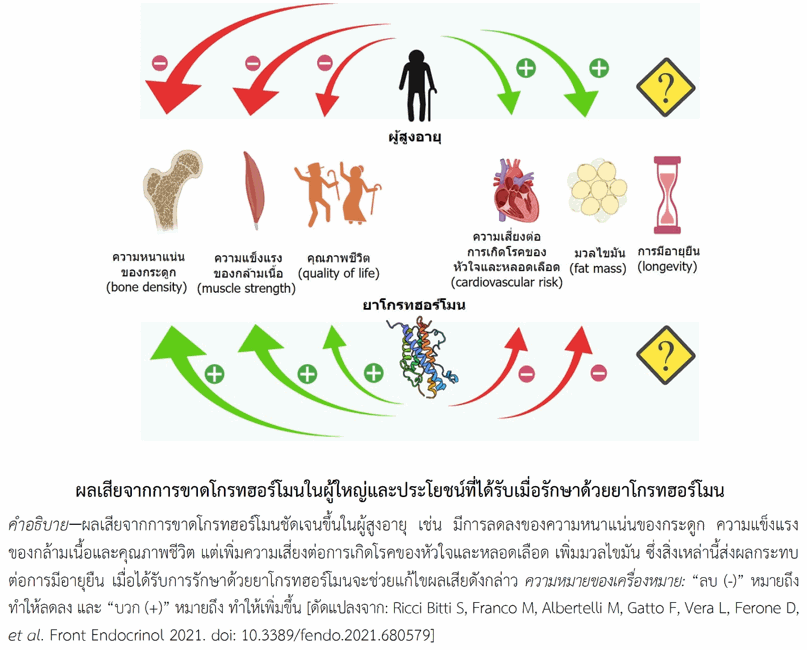
ในร่างกายโกรทฮอร์โมน (growth hormone หรือ somatotropin หรือ GH) หลั่งจากส่วนหน้าของต่อมใต้สมอง (anterior pituitary gland) เมื่อได้รับการกระตุ้นด้วยฮอร์โมนจากสมองส่วนที่เรียกว่าไฮโปทาลามัส (hypothalamus) โกรทฮอร์โมนประกอบด้วยกรดอะมิโน 191 ตัว การหลั่งฮอร์โมนนี้เกิดขึ้นตลอดทุกช่วงอายุ โดยหลั่งมากช่วงวัยเด็กโดยเฉพาะเด็กเล็กและหลั่งลดลงในผู้ใหญ่โดยเฉพาะผู้สูงอายุ ด้วยเหตุนี้เด็กที่ขาดโกรทฮอร์โมนบางคนเมื่อโตเป็นผู้ใหญ่อาจไม่ต้องการฮอร์โมนทดแทน ในขณะที่บางคนยังคงต้องการ การหลั่งโกรทฮอร์โมนเกิดสูงสุดขณะนอนหลับทั้งในเด็กและผู้ใหญ่ โกรทฮอร์โมนมีบทบาทในเมแทบอลิซึม (เมแทบอลิซึมหมายถึงกระบวนการสร้างและสลายสาร) ของโปรตีน คาร์โบไฮเดรตและไขมัน จึงมีความสำคัญต่อพัฒนาการและการทำงานของอวัยวะต่าง ๆ นอกจากนี้ยังมีความสำคัญต่อการเรียนรู้ในทุกวัย ด้วยเหตุนี้โกรทฮอร์โมนจึงมีความสำคัญตลอดช่วงชีวิต ผู้ใหญ่ที่ขาดฮอร์โมนนี้ (รวมถึงการมีไม่เพียงพอ) มีความเสี่ยงต่อการเกิดผลเสียต่อร่างกายมากกว่าคนทั่วไป โดยจะเพิ่มความเสี่ยงต่อการเกิดโรคหรือความบกพร่องบางอย่าง เช่น โรคอ้วน, โรคเบาหวาน, โรคของหัวใจและหลอดเลือด, โรคกระดูกพรุนและเกิดกระดูกหักเมื่อสูงอายุ, ประสิทธิภาพทางกายลดลง ทำให้อ่อนล้าง่าย ใช้แรงมากไม่ได้และทนการออกกำลังกายนานไม่ได้, ผิวบางและแห้ง, สุขภาวะทางจิตลดลง ไม่ชอบเข้าสังคม แม้แต่การพูดคุยกับเพื่อนฝูงหรือคนในครอบครัว และอาจเกิดภาวะวิตกกังวลหรือภาวะซึมเศร้า สิ่งที่กล่าวมาทั้งหมดนี้ล้วนส่งผลกระทบต่อคุณภาพชีวิตและอายุขัยได้ ความเปลี่ยนแปลงต่าง ๆ ชัดเจนขึ้นในผู้สูงอายุ (ดูรูป) หลายคนไม่รู้ตัวถึงการเปลี่ยนแปลงดังกล่าว จนเมื่อได้รับการรักษาด้วยการให้โกรทฮอร์โมนทดแทนจึงรับรู้ถึงการเปลี่ยนแปลงในทางที่ดีขึ้น (ดูรายละเอียดเพิ่มเติมในหัวข้อ ประโยชน์ที่ได้รับจากการใช้ยาโกรทฮอร์โมนในผู้ใหญ่)
สาเหตุของการขาดโกรทฮอร์โมนในผู้ใหญ่
ภาวะขาดโกรทฮอร์โมนในผู้ใหญ่ต้องได้รับการวินิจฉัยจากแพทย์ผู้เชี่ยวชาญเฉพาะทาง (ด้านโรคของต่อมไร้ท่อ) โดยต้องผ่านการตรวจร่างกายและประเมินความสามารถของต่อมใต้สมองในการหลั่งโกรทฮอร์โมน สาเหตุของการขาดโกรทฮอร์โมนในผู้ใหญ่อาจต่อเนื่องมาจากวัยเด็ก หรือเริ่มเกิดขึ้นเมื่อเป็นผู้ใหญ่
1. การขาดโกรทฮอร์โมนต่อเนื่องมาจากวัยเด็ก เด็กที่ขาดโกรทฮอร์โมนภายหลังได้รับการรักษาด้วยฮอร์โมนทดแทนเพื่อกระตุ้นการเจริญเติบโตและเพิ่มความสูง จนถึงวัยที่ส่วนปลายของกระดูกยาว (epiphysis) เชื่อมปิดกันแล้ว เมื่อโตขึ้นการทำงานของต่อมใต้สมองอาจดีขึ้นประกอบกับผู้ใหญ่ต้องการโกรทฮอร์โมนน้อยลง ปริมาณที่ร่างกายสร้างได้เล็กน้อยจึงอาจเพียงพอ แต่มีจำนวนไม่น้อยที่โกรทฮอร์โมนยังคงไม่เพียงพอเพื่อการทำหน้าที่ในร่างกาย ด้วยเหตุนี้ในช่วงเปลี่ยนผ่านจากวัยเด็กเข้าสู่วัยผู้ใหญ่ ภายหลังหยุดการรักษาด้วยยาโกรทฮอร์โมนทดแทนสักระยะหนึ่งซึ่งไม่น้อยกว่า 1 เดือน ควรพบแพทย์ผู้เชี่ยวชาญเฉพาะทางด้านโรคของต่อมไร้ท่อเพื่อรับการตรวจร่างกายและประเมินความสามารถของต่อมใต้สมองในการหลั่งโกรทฮอร์โมน เพื่อการวินิจฉัยว่าจะต้องได้รับการรักษาต่อไปหรือไม่
2. การขาดโกรทฮอร์โมนที่เริ่มเกิดขึ้นเมื่อเป็นผู้ใหญ่ อาจมีสาเหตุดังนี้
- เนื้องอก อาจเกิดที่ไฮโปทาลามัส (ทำหน้าที่หลั่งฮอร์โมนมากระตุ้นส่วนหน้าของต่อมใต้สมองให้หลั่งโกรทฮอร์โมนดังกล่าวแล้วข้างต้น) หรือเกิดที่ต่อมใต้สมอง หรือเกิดโดยรอบบริเวณเหล่านั้น เนื้องอกอาจกดหรือเบียดกลุ่มเซลล์ที่ทำหน้าที่หลั่งฮอร์โมนจนเซลล์เหล่านั้นทำงานไม่ได้ หรือการขาดฮอร์โมนเป็นผลตามมาจากการรักษาเนื้องอกโดยการผ่าตัดหรือฉายรังสี จนเป็นอันตรายต่อกลุ่มเซลล์ที่ทำหน้าที่หลั่งฮอร์โมน ซึ่งการเกิดเนื้องอกเป็นสาเหตุที่พบได้บ่อยที่สุดของการขาดโกรทฮอร์โมนที่เริ่มเกิดขึ้นเมื่อเป็นผู้ใหญ่
- ต่อมใต้สมองทำงานน้อยจนขาดฮอร์โมนทุกอย่าง (panhypopituitarism) ในกรณีเช่นนี้การรักษาต้องได้รับฮอร์โมนอื่นร่วมด้วยนอกเหนือจากโกรทฮอร์โมน สาเหตุอาจเกิดจากการบาดเจ็บที่สมองจากเหตุต่าง ๆ เช่น อุบัติเหตุที่ศีรษะ, โรคหลอดเลือดสมอง (stroke), การมีภาวะเลือดไหลบริเวณฐานกะโหลกศีรษะ, การติดเชื้อที่สมองหรือเยื่อหุ้มสมอง
- ภาวะไฮโปทาลามัสหลั่งฮอร์โมนน้อยแบบเรื้อรัง ทำให้มีปริมาณฮอร์โมนน้อยเกินไปในการกระตุ้นต่อมใต้สมองให้หลั่งโกรทฮอร์โมน ซึ่งคล้ายกับที่เกิดในเด็ก แต่สาเหตุนี้พบได้น้อย
ยาโกรทฮอร์โมนที่นำมาใช้
ผู้ใหญ่ที่ขาดโกรทฮอร์โมนต้องได้รับการรักษาด้วยยาโกรทฮอร์โมนเพื่อให้ทดแทน ปริมาณที่ใช้สำหรับผู้ป่วยแต่ละรายแตกต่างกัน ขึ้นกับปัจจัยหลายอย่าง เช่น ความสามารถของร่างกายในการหลั่งฮอร์โมนว่ายังมีมากหรือน้อยเพียงใด, อายุ ซึ่งปริมาณที่ต้องการลดลงตามวัย, เพศ ซึ่งผู้หญิงที่มีการใช้ยาประเภทเอสโตรเจนอาจต้องการยาโกรทฮอร์โมนในปริมาณที่มากกว่าผู้ชาย เนื่องจากเอสโตรเจนมีฤทธิ์ลดการสร้างไอจีเอฟ-1 ที่ตับ (ดูข้อมูลเกี่ยวกับไอจีเอฟ-1 ในหัวข้อ ฤทธิ์ทางเภสัชวิทยาของยาโกรทฮอร์โมน) ยาโกรทฮอร์โมนที่มีใช้ในขณะนี้เป็นยาฉีดเข้าใต้ผิวหนัง อาจเป็นชนิดฉีดทุกวัน ได้แก่ โซมาโทรพิน (somatropin) และชนิดที่ออกฤทธิ์นานซึ่งฉีดสัปดาห์ละ 1 ครั้ง ได้แก่ โซมาแพซิแทน (somapacitan)
1. โซมาโทรพิน (somatropin) เป็นรีคอมบิแนนต์ฮิวแมนโกรทฮอร์โมน (recombinant human growth hormone หรือ rhGH) ที่มีกรดอะมิโน 191 ตัวและเรียงกันเหมือนโกรทฮอร์โมนของคน มีจำหน่ายหลายผลิตภัณฑ์และมีรูปแบบที่สามารถฉีดยาด้วยตนเอง ใช้ได้ทั้งเด็กและผู้ใหญ่แต่ปริมาณที่ใช้ต่างกันมาก ในผู้ใหญ่ขนาดยาที่ใช้อาจคิดตามน้ำหนักตัวหรือไม่คิดตามน้ำหนักตัวดังที่จะกล่าวข้างล่างนี้ แต่จะเริ่มด้วยขนาดต่ำและเพิ่มทีละน้อยโดยดูจากผลการรักษา ผลไม่พึงประสงค์ (ผลข้างเคียง) และระดับไอจีเอฟ-1 ในซีรัม หากเกิดผลข้างเคียงอาจต้องลดขนาดยา ซึ่งขนาดยาที่เหมาะสมในแต่ละคนจะต่างกัน ในการปรับเพิ่มขนาดยาหากเป็นผู้สูงอายุจะปรับเพิ่มน้อยและเพิ่มช้ากว่าคนหนุ่มสาว และขนาดยาที่เหมาะสมจะต่ำกว่าคนหนุ่มสาว เนื่องจากมีโอกาสเกิดผลข้างเคียงได้มากกว่า
--กรณีที่คิดตามน้ำหนักตัว เริ่มด้วยขนาดต่ำไม่เกิน 0.006 มิลลิกรัม/กิโลกรัม ฉีดเข้าใต้ผิวหนังทุกวัน (รวมทั้งสัปดาห์แล้วไม่เกิน 0.04 มิลลิกรัม/กิโลกรัม) อาจค่อย ๆ ปรับเพิ่มทุก 4-8 สัปดาห์ (1-2 เดือน) โดยขึ้นกับผลการรักษา ผลข้างเคียง และระดับไอจีเอฟ-1 ในซีรัม โดยขนาดสูงสุดต่อวันในผู้ที่มีอายุไม่เกิน 35 ปีจะไม่เกิน 0.025 มิลลิกรัม/กิโลกรัม และในผู้ที่อายุมากกว่า 35 ปีจะไม่เกิน 0.0125 มิลลิกรัม/กิโลกรัม ซึ่งขีดจำกัดสำหรับขนาดยาเริ่มต้นและการปรับเพิ่มขนาดยาของแต่ละผลิตภัณฑ์อาจต่างจากนี้ได้เล็กน้อยตามผลการศึกษาทางคลินิกของผลิตภัณฑ์นั้น ๆ) การคิดขนาดยาตามน้ำหนักตัวอาจไม่เหมาะกับคนอ้วน
--กรณีที่ไม่คิดตามน้ำหนักตัว ขนาดเริ่มต้น 0.2 มิลลิกรัม/วัน (ช่วงที่ใช้ได้อยู่ระหว่าง 0.15-0.30 มิลลิกรัม/วัน) อาจปรับเพิ่มทีละน้อยทุก 1-2 เดือนในขนาดประมาณ 0.1-0.2 มิลลิกรัม/วัน โดยขึ้นกับผลการรักษา ผลข้างเคียง และระดับไอจีเอฟ-1 ในซีรัม
โดยทั่วไปขนาดยาโกรทฮอร์โมนที่ใช้สำหรับผู้ใหญ่เป็นดังนี้
--อายุน้อยกว่า 30 ปี: 0.4-0.5 มิลลิกรัม/วัน (ผู้ที่เคยได้รับการรักษาด้วยยาโกรทฮอร์โมนในวัยเด็ก ช่วงเปลี่ยนผ่านเข้าสู่วัยผู้ใหญ่อาจใช้ขนาดสูงกว่านี้)
--อายุ 30-60 ปี: 0.2-0.3 มิลลิกรัม/วัน
--อายุมากกว่า 60 ปี หรือผู้ที่เป็นโรคเบาหวาน: 0.1-0.2 มิลลิกรัม/วัน
2. ยาโกรทฮอร์โมนชนิดออกฤทธิ์นาน ยาโกรทฮอร์โมนชนิดที่ใช้กันมากเพื่อเป็นฮอร์โมนทดแทนคือโซมาโทรพิน ใช้ฉีดเข้าใต้ผิวหนังทุกวัน ผู้ป่วยหลายคนกลัวเจ็บจึงไม่ชอบ อีกทั้งบางคนอาจลืมฉีดยา จึงมีการพัฒนายาให้มีการออกฤทธิ์ได้นานขึ้นโดยการดัดแปลงโครงสร้างยาหรือผลิตในรูปแบบที่มีการปล่อยตัวยาทีละน้อย เพื่อให้ออกฤทธิ์ได้นานขึ้น (เช่น PEGylated formulation, pro-drug formulation, noncovalent albumin binding growth hormone, depot formulation) เพื่อลดการฉีดยาเหลือสัปดาห์ละ 1 ครั้ง หรือฉีดทุก 2 สัปดาห์ หรือฉีดทุกเดือน บางชนิดมีการนำมาใช้ระยะหนึ่งแล้วเลิกใช้ ขณะนี้ยาโกรทฮอร์โมนชนิดออกฤทธิ์นานที่มีใช้แล้วในบางประเทศ มีทั้งชนิดที่ใช้กับเด็ก คือ โลนาเพกโซมาโทรพิน (lonapegsomatropin) โครงสร้างประกอบด้วยตัวยาโซมาโทรพินที่เชื่อมกับพาหะ (methoxypolyethylene glycol carrier) ซึ่งทำหน้าที่ปล่อยตัวยาทีละน้อยอย่างช้า ๆ ทำให้ยาออกฤทธิ์ได้นาน และชนิดที่ใช้กับผู้ใหญ่ คือ โซมาแพซิแทนดังข้อมูลที่จะกล่าวข้างล่างนี้ อย่างไรก็ตามยาโกรทฮอร์โมนชนิดออกฤทธิ์นานถือว่าเป็นสิ่งใหม่ การฉีดสัปดาห์ละ 1 ครั้งหรือห่างกว่านี้จะต่างจากการหลั่งโกรทฮอร์โมนตามธรรมชาติ ซึ่งในแต่ละวันหลั่งสูงสุดขณะนอนหลับ (ไม่ได้หลั่งสม่ำเสมอตลอดทั้งวัน) อีกทั้งโครงสร้างยามีการดัดแปลงเล็กน้อยจึงไม่เหมือนโกรทฮอร์โมนในร่างกาย ด้วยเหตุนี้ยังต้องการผลการศึกษาระยะยาวมาสนับสนุนทั้งด้านประสิทธิภาพและความปลอดภัยของยาชนิดออกฤทธิ์นานเหล่านี้
โซมาแพซิแทน (somapacitan) โครงสร้างยามีกรดอะมิโน 191 ตัวคล้ายโกรทฮอร์โมนในร่างกาย (ยานี้เป็น human growth hormone analog) แต่ตรงกรดอะมิโนตำแหน่งที่ 101 มีการเปลี่ยนแปลงโดยเชื่อมต่อด้วยส่วนที่จะใช้จับกับอัลบูมิน (albumin-binding moiety) เพื่อให้ยาออกฤทธิ์ได้นาน ผลิตโดยกรรมวิธีรีคอมบิแนนต์ดีเอ็นเอเทคโนโลยี (recombinant DNA technology) เป็นยาสำหรับใช้กับผู้ใหญ่ (อยู่ระหว่างการศึกษาเพื่อนำมาใช้กับเด็ก) ผลิตในรูปแบบปากกาพร้อมฉีดสำหรับใช้กับผู้ป่วยรายเดียว (single-patient-use prefilled pen) มีตัวยา 10 มิลลิกรัม ในปริมาตร 1.5 มิลลิลิตร (6.7 มิลลิกรัม /มิลลิลิตร) ฉีดสัปดาห์ละ 1 ครั้ง เริ่มแรก 1.5 มิลลิกรัม เพิ่มได้ครั้งละ 0.5-1.5 มิลลิกรัม ทุก 2-4 สัปดาห์ โดยขึ้นกับผลการรักษา ผลข้างเคียง และระดับไอจีเอฟ-1 ในซีรัม หากเกิดผลข้างเคียงจะลดขนาดยา ทั้งนี้ขนาดสูงสุดไม่เกิน 8 มิลลิกรัม ฉีดสัปดาห์ละ 1 ครั้ง สำหรับผู้ที่มีอายุกว่า 65 ปีเริ่มด้วยขนาดต่ำลง คือ 1 มิลลิกรัม ฉีดสัปดาห์ละ 1 ครั้ง การเพิ่มขนาดยาแต่ละครั้งในผู้สูงอายุจะน้อยและช้ากว่าในคนหนุ่มสาว
ยาโกรทฮอร์โมนฉีดบริเวณไหนและฉีดเวลาใด?
ยาโกรทฮอร์โมนที่มีใช้ขณะนี้เป็นชนิดฉีดเข้าใต้ผิวหนัง อาจฉีดบริเวณท้อง ต้นแขน สะโพกส่วนก้น หรือต้นขา ควรเปลี่ยนบริเวณที่ฉีดในแต่ละครั้งเพื่อไม่ให้เกิดการฝ่อของเนื้อเยื่อไขมันและรอยฟกช้ำตรงที่ฉีด ในกรณีที่ฉีดยาทุกวัน ไม่ควรฉีดใกล้มื้ออาหารจนเกินไป (ไม่ว่าจะก่อนหรือหลังอาหาร) เนื่องจากโกรทฮอร์โมนทำให้เกิดภาวะดื้อต่ออินซูลิน (insulin resistance) นอกจากนี้การฉีดยาช่วงค่ำหรือใกล้เวลาเข้านอนยาจะออกฤทธิ์ได้ดีเนื่องจากคล้ายกับการหลั่งโกรทฮอร์โมนตามธรรมชาติในร่างกายซึ่งหลั่งสูงสุดขณะนอนหลับ อีกทั้งยาจะแสดงฤทธิ์ได้ดีช่วงท้องว่าง หากลืมฉีดยาในวันใด วันถัดไปให้ฉีดตามเวลาปกติและไม่ต้องเพิ่มขนาดยา กรณีที่ฉีดสัปดาห์ละ 1 ครั้ง หากลืมไม่เกิน 3 วัน (72 ชั่วโมง) ให้ฉีดทันทีที่นึกได้ หากเกิน 3 วันให้ข้ามการฉีดในสัปดาห์นั้น และฉีดครั้งถัดไปตามปกติ
ฤทธิ์ทางเภสัชวิทยาของยาโกรทฮอร์โมน
ฤทธิ์ทางเภสัชวิทยา (pharmacological action) หมายถึงฤทธิ์ของยา (เช่น ยาโกรทฮอร์โมน) ซึ่งเป็นสารที่ให้เข้าสู่ร่างกายเพื่อประโยชน์ทางการแพทย์ เช่น การรักษาโรค ในขนาดที่ใช้ได้ผล ส่วนฤทธิ์ทางสรีรวิทยา (physiological action) หมายถึงฤทธิ์ของสารในร่างกายที่มีอยู่แล้วในปริมาณที่หลั่งตามธรรมชาติเพื่อการทำหน้าที่ตามปกติ ฤทธิ์ทางเภสัชวิทยาของยาโกรทฮอร์โมนส่วนใหญ่จะเหมือนกับการแสดงฤทธิ์ทางสรีรวิทยาของโกรทฮอร์โมนในร่างกาย ยาโกรทฮอร์โมนอาจแสดงฤทธิ์โดยตรงผ่านตัวรับ (GH receptor) ที่อยู่บนผิวเซลล์ หรือแสดงฤทธิ์ผ่านสารชนิดหนึ่งที่มีโครงสร้างคล้ายอินซูลิน คือไอจีเอฟ-1 (IGF-1 หรือ insulin-like growth factor-1 หรือ somatomedin C) ซึ่งโกรทฮอร์โมนที่มีในร่างกายและยาโกรทฮอร์โมน (ซึ่งให้จากภายนอก) จะกระตุ้นการสร้างไอจีเอฟ-1 ที่ตับ ระดับไอจีเอฟ-1 ในซีรัมจะสัมพันธ์กับประสิทธิภาพของยาจึงใช้ในการประเมินผลการรักษา ฤทธิ์ทางเภสัชวิทยาของยาโกรทฮอร์โมนที่จะกล่าวถึง (เพื่อให้เกิดความเข้าใจทั้งด้านการนำยาไปใช้ประโยชน์และด้านผลไม่พึงประสงค์) มีดังนี้
1. กระตุ้นการเจริญในระดับเซลล์ จนถึงระดับเนื้อเยื่อและอวัยวะ (ทั้งอวัยวะภายนอกและอวัยวะภายใน) ทำให้เด็กมีกล้ามเนื้อโครงร่างและกระดูกเจริญเติบโต มีรูปร่างสูงใหญ่ นำมาใช้รักษาภาวะเด็กเติบโตช้าและตัวเตี้ยเพราะขาดฮอร์โมนนี้และจะหยุดให้ยาเมื่อส่วนปลายของกระดูกยาวเชื่อมปิดกันแล้ว จึงไม่นำมาใช้รักษาภาวะตัวเตี้ยในผู้ใหญ่
2. กระตุ้นเมแทบอลิซึมของโปรตีน คาร์โบไฮเดรต ไขมัน และอิเล็กโทรไลต์
โปรตีน: ทำให้เกิดการสร้างโปรตีนในร่างกาย (anabolic effect) และลดการสร้างยูเรีย โกรทฮอร์โมนเป็นฮอร์โมนเสริมสร้าง ยาโกรทฮอร์โมนจึงเป็นสารที่ห้ามใช้ทางการกีฬา
คาร์โบไฮเดรต: ทำให้เกิดการสลายไกลโคเจน (glycogen) มีการนำคาร์โบไฮเดรตไปใช้มากขึ้นและทำให้ระดับน้ำตาลในเลือดเพิ่มขึ้น
ไขมัน: ทำให้เกิดการสลายไขมันไปเป็นกรดไขมันอิสระ (free fatty acid) ดังนั้นการที่ยาโกรทฮอร์โมนช่วยเสริมสร้างกล้ามเนื้อในขณะที่ลดเนื้อเยื่อไขมัน จึงมีการนำยาโกรทฮอร์โมนไปใช้ในทางที่ผิดในด้านการกีฬาเพื่อกระตุ้นให้กล้ามเนื้อโตขึ้นในขณะที่น้ำหนักไม่เพิ่มขึ้น (เนื่องจากมีเนื้อเยื่อไขมันลดลง)
อิเล็กโทรไลต์: ทำให้เกิดการสะสมแมกนีเซียม โซเดียม โพแทสเซียมและฟอสเฟตในร่างกายเพิ่มขึ้น ซึ่งฟอสเฟตเป็นส่วนประกอบของกระดูก ส่วนการสะสมโซเดียม (รวมถึงน้ำ) ทำให้มีความดันโลหิตเพิ่มขึ้น
3. ฤทธิ์อื่น ๆ เช่น เพิ่มจำนวนเม็ดเลือดแดง, เพิ่มการสร้างคอนดรอยตินซัลเฟต (chondroitin sulfate) ซึ่งสารนี้เป็นส่วนประกอบของกระดูกอ่อน, เพิ่มการสร้างคอลลาเจน (collagen), ลดการหลั่งฮอร์โมนไทโรโทรปิน (thyrotropin หรือ thyroid-stimulating hormone) ซึ่งเป็นฮอร์โมนที่ควบคุมการสร้างไทรอยด์ฮอร์โมน (thyroid hormone) ดังนั้นการใช้ยาโกรทฮอร์โมนจึงทำให้ไทรอยด์ฮอร์โมนหลั่งน้อยลง
ประโยชน์ที่ได้รับจากการใช้ยาโกรทฮอร์โมนในผู้ใหญ่
ภาวะขาดโกรทฮอร์โมนในผู้ใหญ่เพิ่มความเสี่ยงต่อการเกิดผลเสียหลายอย่างดังที่กล่าวข้างต้น บางรายอาจไม่รู้สึกถึงความผิดปกติที่เกิดขึ้น ต่อเมื่อได้รับการรักษาด้วยยาโกรทฮอร์โมนแล้วพบการเปลี่ยนแปลงในทางที่ดีขึ้นหลายอย่าง ดังกล่าวข้างล่างนี้
1. ผลต่อส่วนประกอบของร่างกายที่เป็นไขมันและกล้ามเนื้อ การขาดโกรทฮอร์โมนจะมีเนื้อเยื่อไขมัน (adipose tissue) มากขึ้นในขณะที่กล้ามเนื้อหรือเนื้อเยื่อไร้ไขมัน (lean tissue) ลดลง มีเนื้อเยื่อไขมันมาสะสมบริเวณท้องทำให้อ้วนกลางลำตัวซึ่งลดได้ยาก ผู้ที่เคยได้รับโกรทฮอร์โมนในวัยเด็กภายหลังหยุดใช้และโตเป็นผู้ใหญ่พบว่าหลายคนมีแนวโน้มอ้วนขึ้น ยาโกรทฮอร์โมนช่วยลดไขมันส่วนเกินโดยเฉพาะที่ท้องและเพิ่มกล้ามเนื้อ
2. ผลต่อแร่ธาตุในกระดูก ผู้ใหญ่ที่ขาดโกรทฮอร์โมนจะมีแร่ธาตุสะสมในกระดูกลดลง เพิ่มความเสี่ยงต่อการเกิดโรคกระดูกพรุนและกระดูกหักเมื่ออายุมากขึ้นได้เร็วกว่าคนที่ไม่ขาดโกรทฮอร์โมน โดยเฉพาะหากในวัยเด็กกระดูกเจริญไม่ดีและการสะสมแร่ธาตุในกระดูกเกิดได้ไม่ดีจะยิ่งเร่งให้เกิดผลเสียดังกล่าว แม้มีการคาดการณ์ว่าเมื่อให้ยาโกรทฮอร์โมนทดแทนน่าจะช่วยเพิ่มแร่ธาตุในกระดูกได้แต่มีเพียงบางการศึกษาที่เห็นผลดี ในขณะที่หลายการศึกษายังไม่เห็นถึงผลดีดังกล่าว ทั้งนี้อาจเป็นเพราะการเปลี่ยนแปลงเกี่ยวกับกระดูกใช้เวลานานจึงต้องมีการศึกษาที่ใช้เวลานานขึ้น
3. ผลต่อสมรรถภาพทางกาย (physical performance) การขาดโกรทฮอร์โมนทำให้มีมวลกล้ามเนื้อน้อยลง ความแข็งแรงของกล้ามเนื้อจึงลดลง เป็นเหตุให้ประสิทธิภาพทางกายลดลง ใช้แรงมากไม่ได้ อ่อนล้าง่าย และออกกำลังกายนานไม่ได้ ผู้ใหญ่ที่ขาดโกรทฮอร์โมนจะมีความสามารถในการใช้ออกซิเจนและใช้พลังงานได้ลดลงไม่ว่าช่วงพักหรือช่วงทำงาน การรักษาด้วยยาโกรทฮอร์โมนช่วยให้การออกกำลังกาย การใช้ออกซิเจนและการสูบฉีดเลือดของหัวใจเกิดได้ดีขึ้น ส่วนหนึ่งอาจเป็นผลโดยตรงจากฤทธิ์ของโกรทฮอร์โมนที่เพิ่มมวลกล้ามเนื้อโครงสร้างและกล้ามเนื้อหัวใจ
4. ผลต่อไขมันในเลือด ผู้ใหญ่ที่ขาดโกรทฮอร์โมนมีแนวใน้มที่จะมีระดับไขมันในเลือดทั้งค่าโคเลสเตอรอลรวม (total cholesterol), แอลดีแอล-โคเลสเตอรอล (LDL-cholesterol หรือโคเลสเตอรอลที่ติดไปกับไลโพโปรตีนความหนาแน่นต่ำ) และไตรกลีเซอไรด์ (triglyceride) สูงกว่าค่าปกติ ในขณะที่เอชดีแอล-โคเลสเตอรอล (HDL-cholesterol หรือโคเลสเตอรอลที่ติดไปกับไลโพโปรตีนความหนาแน่นสูง) มีระดับต่ำกว่าค่าปกติ จึงเพิ่มความเสี่ยงต่อการเกิดโรคหลอดเลือดแดงแข็ง (atherosclerosis) การให้ยาโกรทฮอร์โมนช่วยลดไขมันในเลือดโดยเฉพาะเมื่อให้ร่วมกับยาลดไขมันในกลุ่มสแตติน (statins)
5. สุขภาวะทางจิต (psychological well-being) ผู้ใหญ่ที่ขาดโกรทฮอร์โมนจะรู้สึกเบื่อหน่าย ไม่ชอบเข้าสังคม มีภาวะวิตกกังวลตลอดจนภาวะซึมเศร้า การให้ยาโกรทฮอร์โมนช่วยด้านสุขภาวะทางจิต ทำให้มีความสุขและอารมณ์ดีขึ้น ส่งผลให้มีคุณภาพชีวิตที่ดีขึ้น
6. ผลต่อระดับน้ำตาลในเลือด โกรทฮอร์โมนมีผลซับซ้อนต่อระดับน้ำตาลในเลือด ผู้ใหญ่ที่ขาดโกรทฮอร์โมนจะพบภาวะดื้อต่ออินซูลินทำให้มีน้ำตาลในเลือดสูง ซึ่งส่วนหนึ่งเป็นผลมาจากระดับไอจีเอฟ-1 ที่ลดลง การให้ยาโกรทฮอร์โมนจะเพิ่มระดับไอจีเอฟ-1 จึงช่วยควบคุมระดับน้ำตาลในเลือด นอกจากนี้การลดเนื้อเยื่อไขมันอาจช่วยลดความเสี่ยงต่อการเป็นโรคเบาหวาน อย่างไรก็ตามหากให้ยาโกรทฮอร์โมนในขนาดสูงจะกระตุ้นการสลายไกลโคเจนและทำให้ระดับน้ำตาลในเลือดเพิ่มขึ้นได้ (ตามฤทธิ์ทางเภสัชวิทยาที่กล่าวข้างต้น) ผู้ที่เป็นโรคเบาหวานอยู่แล้วหากต้องใช้ยาโกรทฮอร์โมนจะเริ่มต้นในขนาดต่ำ
จะต้องใช้ยาโกรทฮอร์โมนไปนานเท่าไร?
โดยทั่วไปตราบใดที่ยังคงได้รับประโยชน์จากการใช้ยาโกรทฮอร์โมนในการลดผลเสียอันเกิดจากภาวะขาดโกรทฮอร์โมนและเพื่อให้มีคุณภาพชีวิตที่ดี อีกทั้งไม่เกิดผลข้างเคียงที่เป็นอันตราย สามารถใช้ยาต่อเนื่องเรื่อยไป แต่ถ้าใช้แล้วพบว่าไม่เกิดประโยชน์ประการใดเป็นเวลานาน 1 ปี แพทย์ผู้ให้การรักษาอาจพิจารณาหยุดการใช้ยา
ผลไม่พึงประสงค์ของยาโกรทฮอร์โมน
โซมาโทรพิน (ชนิดฉีดทุกวัน) เป็นยาโกรทฮอร์โมนชนิดที่มีใช้มานานแล้วและค่อนข้างปลอดภัยไม่ว่าจะใช้รักษาภาวะขาดโกรทฮอร์โมนในเด็กหรือในผู้ใหญ่ ผลไม่พึงประสงค์ที่พบบ่อย ได้แก่ ปลายแขน-ขาบวม, ปวดแขน-ขา, ตึงแขน-ขา, ปวดข้อ, ปวดกล้ามเนื้อ, บวมน้ำ, ความรู้สึกสัมผัสเพี้ยน (paresthesia), ความดันโลหิตสูง และปวดศีรษะ ส่วนผลไม่พึงประสงค์ของโซมาแพซิแทน (ชนิดฉีดสัปดาห์ละ 1 ครั้ง) ที่พบบ่อย ได้แก่ ปลายแขน-ขาบวม, ปวดหลัง, ปวดข้อ, อาหารไม่ย่อย, การนอนหลับผิดปกติ, เวียนศีรษะ, ต่อมทอนซิลอักเสบ, อาเจียน, ต่อมหมวกไตทำงานไม่เพียงพอ (adrenal insufficiency), ความดันโลหิตสูง, ระดับครีเอทีนฟอสโฟไคเนส (creatine phosphokinase) ในเลือดเพิ่มขึ้น, น้ำหนักตัวเพิ่ม และโลหิตจาง ส่วนผลไม่พึงประสงค์อื่น ๆ ของยาโกรทฮอร์โมนที่อาจพบมีดังนี้
1. การแพ้ยา พบได้น้อย อย่างไรก็ตามหากเกิดการแพ้ไม่ว่าจะแพ้ต่อส่วนประกอบใด ๆ ห้ามใช้ยานั้นอีก
2. การเกิดปฏิกิริยาตรงบริเวณที่ฉีด เช่น เจ็บปวดบริเวณที่ฉีด, เนื้อเยื่อไขมันบริเวณที่ฉีดฝ่อ, รอยฟกช้ำ ในการฉีดยาแต่ละครั้งควรเปลี่ยนบริเวณที่ฉีดใหม่
3. การดื้อต่อฤทธิ์อินซูลิน ทำให้ระดับน้ำตาลในเลือดสูงขึ้น โดยเฉพาะเมื่อใช้ยาในขนาดสูง
4. การเกิดแอนติบอดีต่อต้านยา พบน้อยและอาจไม่รบกวนผลการรักษา
5. ความเสี่ยงต่อการเกิดเนื้องอกและโรคมะเร็ง หรือทำให้ผู้ที่เป็นโรคอยู่แล้วเป็นมากขึ้น (เนื่องจากสารไอจีเอฟ-1 มีฤทธิ์กระตุ้นการเจริญของเซลล์) ซึ่งยาโกรทฮอร์โมนจะไม่ใช้กับผู้ป่วยโรคมะเร็ง
6. ผลอื่น ๆ เช่น เกิดการสะสมน้ำและอิเล็กโทรไลต์เฉียบพลัน, ความดันในกะโหลกศีรษะสูง, ภาวะไทรอยด์ฮอร์โมนหลั่งน้อย (hypothyroidism), ภาวะตับอ่อนอักเสบ
ข้อควรคำนึงเมื่อใช้ยาโกรทฮอร์โมนในผู้ใหญ่
1. ความสำคัญของโกรทฮอร์โมนไม่ได้มีเฉพาะช่วงวัยเด็กเท่านั้นแต่มีตลอดช่วงชีวิต ภาวะขาดโกรทฮอร์โมนในผู้ใหญ่ต้องได้รับการวินิจฉัยจากแพทย์ผู้เชี่ยวชาญเฉพาะทางด้านโรคของต่อมไร้ท่อ และผู้ใหญ่ที่ขาดฮอร์โมนควรได้รับยาโกรทฮอร์โมนทดแทน
2. ยาโกรทฮอร์โมนไม่ได้ใช้เพื่อเพิ่มความสูงในผู้ใหญ่ เนื่องจากส่วนปลายของกระดูกยาวเชื่อมปิดกันแล้ว แต่ใช้เพื่อลดความเสี่ยงต่อการเกิดผลเสียจากการขาดโกรทฮอร์โมนและเพื่อให้มีคุณภาพชีวิตที่ดี
3. ขนาดของยาโกรทฮอร์โมนที่นำมาใช้รักษาภาวะขาดโกรทฮอร์โมนในผู้ใหญ่จะน้อยมากเมื่อเทียบกับขนาดที่ใช้ในเด็ก และขนาดยาไม่ได้ใช้เท่าเดิมไปตลอด เมื่ออายุมากขึ้นขนาดยาจะลดลง ผู้ที่มีอายุเกิน 60 ปีหรือผู้ป่วยโรคเบาหวานจะใช้ในขนาดต่ำกว่าคนหนุ่มสาวหรือผู้ที่ไม่เป็นโรคเบาหวาน
4. ฮอร์โมนพวกเอสโตรเจนรบกวนประสิทธิภาพของยาได้ ผู้หญิงที่ใช้ยาประเภทฮอร์โมนเอสโตรเจนเพื่อการคุมกำเนิดหรือเพื่อเป็นฮอร์โมนทดแทน ไม่ว่าจะใช้อยู่แล้ว เริ่มใช้หรือหยุดใช้ก็ตาม ควรแจ้งแพทย์ผู้ให้การรักษา
5. การฉีดยาด้วยตนเอง บุคลากรทางการแพทย์จะแนะนำวิธีฉีดยาให้ อย่าฉีดยาเองโดยที่ยังไม่ได้ผ่านการเรียนรู้วิธีฉีดที่ถูกต้อง และควรศึกษาเพิ่มเติมจากเอกสารที่เป็นข้อมูลผลิตภัณฑ์ยานั้น
6. เมื่อต้องฉีดยาเอง ตำแหน่งที่ฉีดยาเข้าใต้ผิวหนังอาจเป็นบริเวณท้อง ต้นแขน สะโพกส่วนก้น หรือต้นขา ซึ่งบริเวณนั้นต้องมีลักษณะปกติ ไม่บวม ไม่แดง ไม่มีรอยช้ำหรือเป็นก้อนแข็ง, ให้เปลี่ยนบริเวณที่ฉีดในแต่ละครั้งเพื่อไม่ให้เกิดการฝ่อของเนื้อเยื่อไขมันตรงที่ฉีดหรือเกิดรอยฟกช้ำ และใช้ยาตามขนาดที่แนะนำ การใช้ยาเกินขนาดจะเพิ่มความเสี่ยงต่อการเกิดผลไม่พึงประสงค์ทั้งชนิดที่เกิดเฉียบพลันและผลในระยะยาว
7. ควรฉีดยาอย่างสม่ำเสมอตามข้อแนะนำ หากลืมฉีดยาในวันใด วันถัดไปให้ฉีดตามเวลาปกติและไม่ต้องเพิ่มขนาด ในกรณีที่ฉีดสัปดาห์ละ 1 ครั้ง หากลืมฉีดยาให้ฉีดทันทีที่นึกได้แต่ต้องลืมไม่เกิน 3 วัน (72 ชั่วโมง) หากเกิน 3 วันให้ข้ามการฉีดในสัปดาห์นั้นและฉีดครั้งถัดไปตามปกติ
8. การใช้ยาโกรทฮอร์โมนชนิดออกฤทธิ์นาน ควรเฝ้าระวังการเกิดผลไม่พึงประสงค์ซึ่งอาจพบได้มากกว่าชนิดฉีดทุกวัน เนื่องจากโครงสร้างตัวยาต่างจากฮอร์โมนธรรมชาติเล็กน้อย และการออกฤทธิ์ของยาจะต่อเนื่องจึงต่างจากการหลั่งฮอร์โมนตามธรรมชาติซึ่งหลั่งในแต่ละช่วงของวันไม่เท่ากัน
9. เข้ารับการตรวจร่างกายตามนัดทุกครั้ง เพื่อประเมินด้านประสิทธิภาพของยาและการเฝ้าระวังผลไม่พึงประสงค์ของยาที่อาจเกิดขึ้น เพื่อการปรับขนาดยาให้เหมาะสม
เอกสารอ้างอิง
1. Alexopoulou O, Maiter D. An update on diagnosis and treatment of adult growth hormone deficiency. https://www.louvainmedical.be/sites/default/files/content/article/pdf/lmed-03-2018-01-endocrino.pdf. Accessed: February 15, 2022.
2. Yuen KCJ, Alter CA, Miller BS, Gannon AW, Tritos NA, Samson SL, et al. Adult growth hormone deficiency: optimizing transition of care from pediatric to adult services. Growth Horm IGF Res 2021. doi: 10.1016/j.ghir.2020.101375. Accessed: February 15, 2022.
3. Scarano E, Riccio E, Somma T, Arianna R, Romano F, Di Benedetto E, et al. Impact of long-term growth hormone replacement therapy on metabolic and cardiovascular parameters in adult growth hormone deficiency: comparison between adult and elderly patients. Front Endocrinol 2021. doi: 10.3389/fendo.2021.635983. Accessed: February 15, 2022.
4. Kim SH, Park MJ. Effects of growth hormone on glucose metabolism and insulin resistance in human. Ann Pediatr Endocrinol Metab 2017; 22:145-52.
5. Tavares ABW, Collett-Solberg PF. Growth hormone deficiency and the transition from pediatric to adult care. J Pediatr 2021; 97:595-602.
6. Yuen KCJ, Miller BS, Boguszewski CL, Hoffman AR. Usefulness and potential pitfalls of long-acting growth hormone analogs. Front Endocrinol 2021. doi: 10.3389/fendo.2021.637209. Accessed: February 15, 2022.
7. Ricci Bitti S, Franco M, Albertelli M, Gatto F, Vera L, Ferone D, et al. GH replacement in the elderly: is it worth it? Front Endocrinol 2021. doi: 10.3389/fendo.2021.680579. Accessed: February 15, 2022.
8. Vaňuga P, Kužma M, Stojkovičová D, Smaha J, Jackuliak P, Killinger Z, et al. The long-term effects of growth hormone replacement on bone mineral density and trabecular bone score: results of the 10-year prospective follow-up. Physiol Res 2021; 70(suppl 1):S61-S68.
9. van Bunderen CC, Olsson DS. Growth hormone deficiency and replacement therapy in adults: impact on survival. Rev Endocr Metab Disord 2021; 22:125-33.
10. Reed ML, Merriam GR, Kargi AY. Adult growth hormone deficiency - benefits, side effects, and risks of growth hormone replacement. Front Endocrinol 2013. doi: 10.3389/fendo.2013.00064. Accessed: February 15, 2022.
11. Johannsson G. Long-acting growth hormone for replacement therapy. J Clin Endocrinol Metab 2011; 96:1668-70.
12. Miller BS, Velazquez E, Yuen KCJ. Long-acting growth hormone preparations - current status and future considerations. J Clin Endocrinol Metab 2020. doi: 10.1210/clinem/dgz149. Accessed: February 15, 2022.
13. Lal RA, Hoffman AR. Perspectives on long-acting growth hormone therapy in children and adults. Arch Endocrinol Metab 2019; 63:601-7;
14. Sogroya (somapacitan-beco) injection, for subcutaneous use. Highlights of prescribing information. Reference ID: 4663035, revised: 08/2020. https://www.accessdata.fda.gov/drugsatfda_docs/label/2020/761156s000lbl.pdf. Accessed: February 15, 2022.
15. RxList--The Internet Drug Index for prescription drug information. https://www.rxlist.com/script/main/hp.asp. Accessed: February 15, 2022.
ข้อมูลจาก : https://pharmacy.mahidol.ac.th/th/knowledge/article/591