การสูบบุหรี่ส่งผลเสียต่อสุขภาพและเป็นปัจจัยเสี่ยงที่สำคัญของการเกิดโรคต่าง ๆ การสูบบุหรี่ยังส่งผลกระทบต่อการใช้ยาบางชนิด จนอาจทำให้การใช้ยาในขนาดปกติมีประสิทธิภาพไม่เพียงพอในการรักษาโรคหรือในทางตรงกันข้ามอาจได้รับผลของยามากเกินไปจนพบอาการข้างเคียงมากขึ้น ทำให้ยากต่อการจัดขนาดยาที่เหมาะสม นอกจากนี้หากหยุดสูบบุหรี่ฉับพลันอาจทำให้ระดับยาในเลือดเปลี่ยนแปลงจนส่งผลกระทบต่อการรักษาและความปลอดภัยของยา ในบทความนี้ให้ข้อมูลทั่วไปเกี่ยวกับสารพิษที่เกิดจากการสูบบุหรี่ ผลกระทบจากสารพิษต่อการใช้ยา ตัวอย่างยาที่ได้รับผลกระทบจากการสูบบุหรี่ และข้อพึงระวังสำหรับผู้ที่สูบบุหรี่เมื่อมีการใช้ยา
สารพิษที่เกิดจากการสูบบุหรี่
การเผาไหม้จากการสูบบุหรี่เกิดไม่สมบูรณ์ มีสารพิษเกิดขึ้นมากมาย ควันบุหรี่มีก๊าซ 95% และอนุภาค 5% ซึ่งก๊าชที่เกิดขึ้นมีมากกว่า 500 ชนิด ในจำนวนนี้รวมถึงไนโตรเจน คาร์บอนมอนอกไซด์ คาร์บอนไดออกไซด์ แอมโมเนีย ไฮโดรเจนไซยาไนด์ และเบนซิน ส่วนพวกอนุภาคมีสารมากกว่า 3,500 ชนิด ในจำนวนนี้มีอัลคาลอยด์ (alkaloids) หลายชนิดรวมถึงนิโคติน (nicotine) และพวกโลหะหนัก เช่น ทองแดง ตะกั่ว แคดเมียม สังกะสี นิเกิล พวกอนุภาคที่เกิดขึ้นรวมตัวกันเป็นทาร์หรือสารน้ำมันดิน (tar) ซึ่งประกอบด้วยสารก่อโรคมะเร็งจำนวนมากมาย สารพิษที่มีบทบาทสำคัญต่อการใช้ยา ได้แก่ สารพวกโพลีไซคลิกอะโรมาติกไฮโดรคาร์บอน (polycyclic aromatic hydrocarbons) และนิโคติน
การสูบบุหรี่ส่งผลกระทบต่อการใช้ยาได้อย่างไร?
เมื่อให้ยาเข้าสู่ร่างกายไม่ว่าโดยวิธีใด ยาจะถูกดูดซึมจากตำแหน่งที่ให้ยาเข้าสู่กระแสเลือด (ยกเว้นการฉีดยาเข้าหลอดเลือดดำโดยตรง) จากนั้นยาจะกระจายไปส่วนต่าง ๆ ของร่างกายเพื่อไปออกฤทธิ์รักษาความเจ็บป่วย ในขณะเดียวกันร่างกายมีการกำจัดยาโดยการเปลี่ยนสภาพไปเป็นสารอื่นซึ่งเรียกโดยรวมว่าเมแทบอไลต์ (metabolite ซึ่งหมายถึงสารที่เกิดจากกระบวนการสร้างและสลาย) และขับถ่ายออกจากร่างกาย เมแทบอไลต์อาจมีชนิดเดียวหรือหลายชนิดและส่วนใหญ่ไม่มีฤทธิ์หรือมีฤทธิ์เพียงเล็กน้อย แต่เมแทบอไลต์ของยาบางชนิดมีฤทธิ์แรงขึ้นและเป็นสารสำคัญในการออกฤทธิ์รักษาโรค ในการเปลี่ยนสภาพยาไปเป็นเมแทบอไลต์นั้นส่วนใหญ่อาศัยการทำงานของเอนไซม์ในตับ เป็นเอนไซม์ในกลุ่มไซโตโครมพี 450 (cytochrome P450 หรือ CYP) และเอนไซม์ที่ใช้ในกระบวนการคอนจูเกชัน (conjugation) เพื่อให้เกิดเป็นสารที่ละลายน้ำได้และถูกขับออกทางปัสสาวะ ผลกระทบจากการสูบบุหรี่ต่อการดูดซึมยา การกระจายยา และการกำจัดยา (ไม่ว่าจะเป็นการเปลี่ยนสภาพยาหรือการขับถ่ายยา) ถือเป็นผลกระทบด้านเภสัชจลนศาสตร์ (pharmacokinetic interaction) ทำให้ระดับยาในเลือดเปลี่ยนแปลง แต่ถ้ารบกวนการออกฤทธิ์ของยาถือเป็นผลกระทบด้านเภสัชพลศาสตร์ (pharmacodynamic interaction)
สารพวกโพลีไซคลิกอะโรมาติกไฮโดรคาร์บอนที่เกิดจากการสูบบุหรี่มีบทบาทสำคัญในการชักนำการสร้างเอนไซม์หลายชนิดที่ใช้ในการเปลี่ยนสภาพยา เช่น CYP1A2, CYP2B6, CYP3A4, CYP2C19, CYP2E1 โดยเฉพาะสองชนิดแรก ตลอดจนชักนำการสร้างเอนไซม์ที่ใช้ในกระบวนการคอนจูเกชัน (เช่น uridine diphosphate-glucuronosyltransferases หรือ UGTs ซึ่งใช้ในกระบวนการ glucuronidation) ทำให้เพิ่มการกำจัดยาชนิดที่ใช้เอนไซม์เหล่านี้ในการเปลี่ยนสภาพ จนอาจต้องใช้ยาในขนาดสูงขึ้น แต่ถ้ายาชนิดใดถูกเปลี่ยนเป็นเมแทบอไลต์ที่มีฤทธิ์มากขึ้น เช่น โคลพิโดเกรล (clopidogrel) ซึ่งเป็นยาต้านเกล็ดเลือดที่ใช้รักษาโรคหลอดเลือดอุดตันจากลิ่มเลือด ยาจะให้ผลการรักษาดีขึ้น (อย่างไรก็ตามการสูบบุหรี่เป็นปัจจัยเสี่ยงของโรคหลอดเลือดหัวใจและสมองจึงควรเลิกสูบบุหรี่) สารอื่นที่เกิดขึ้นจากการสูบบุหรี่ เช่น อะซิโตน ไพริดีน เบนซีน คาร์บอนมอนอกไซด์ พวกโลหะหนักบางชนิด หรือแม้แต่นิโคติน สามารถเกิดปฏิกิริยากับเอนไซม์ได้เช่นกันแต่มีบทบาทน้อยในการรบกวนการเปลี่ยนสภาพยา นอกจากนี้การสูบบุหรี่ยังลดการดูดซึมอินซูลินที่ให้โดยการฉีดเข้าใต้ผิวหนัง สิ่งที่กล่าวมาข้างต้นนี้ล้วนเป็นผลกระทบด้านเภสัชจลนศาสตร์ของการสูบบุหรี่ที่มีต่อการใช้ยา
ส่วนผลกระทบด้านเภสัชพลศาสตร์ซึ่งเกี่ยวข้องกับการออกฤทธิ์ของยานั้นส่วนใหญ่เกิดจากฤทธิ์ของนิโคติน นิโคตินเป็นอัลคาลอยด์ในใบยาสูบและเป็นสารที่ทำให้เกิดการติดบุหรี่ ขณะสูบบุหรี่สารนี้จะถูกดูดซึมเข้าสู่กระแสเลือดที่ปอดอย่างรวดเร็วและกระจายสู่ส่วนอื่นของร่างกาย ไปสมองได้ภายใน 10-20 วินาที ระดับนิโคตินในสมองเกิดสูงสุดภายในไม่กี่นาที เมื่อนิโคตินจับกับตัวรับ (nicotinic cholinergic receptor) ที่สมองจะกระตุ้นให้เกิดการหลั่งสารสื่อประสาทหลายชนิด เช่น โดพามีน (dopamine), อะดรีนาลีน (adrenaline), อะเซทิลโคลีน (acetylcholine), กรดแกมมาอะมิโนบิวทีริก (gamma aminobutyric acid หรือ GABA), เบตาเอ็นดอร์ฟิน (beta endorphin) และกระตุ้นการหลั่งฮอร์โมน ได้แก่ โกรทฮอร์โมน (growth hormone), โพรแลกติน (prolactin) และอะดรีโนคอร์ติโคโทรฟิกฮอร์โมน (adrenocorticotrophic hormone หรือ ACTH) ซึ่งสารสื่อประสาทและฮอร์โมนเหล่านี้แสดงฤทธิ์ได้แตกต่างกัน จึงอาจส่งผลรบกวนการออกฤทธิ์ของยาต่าง ๆ ที่ใช้รักษาโรค ภายหลังสิ้นสุดการสูบบุหรี่ระดับนิโคตินจะค่อย ๆ ลดลงแต่ยังอยู่ในร่างกายได้นาน 6-8 ชั่วโมง (ขึ้นกับปริมาณนิโคตินที่ได้รับ) การสูบบุหรี่เป็นเวลานานจะเกิดการทนต่อฤทธิ์นิโคตินและเกิดการติดบุหรี่
ตัวอย่างยาที่ได้รับผลกระทบจากการสูบบุหรี่
มียาหลายอย่างที่ได้รับผลกระทบจากการสูบบุหรี่ (ดูตาราง) ผลกระทบต่อระดับยาในเลือดซึ่งเป็นผลกระทบด้านเภสัชจลนศาสตร์นั้นส่วนใหญ่เกิดจากสารพวกโพลีไซคลิกอะโรมาติกไฮโดรคาร์บอน และผลกระทบต่อการออกฤทธิ์ของยาซึ่งเป็นผลกระทบด้านเภสัชพลศาสตร์นั้นส่วนใหญ่เกิดจากฤทธิ์ของนิโคตินดังที่กล่าวไว้แล้วข้างต้น ยาบางชนิดอาจได้รับผลกระทบทั้งสองด้าน
ผลกระทบต่อระดับยาในเลือด (ผลกระทบด้านเภสัชจลนศาสตร์)
พวกโพลีไซคลิกอะโรมาติกไฮโดรคาร์บอนที่เกิดจากการสูบบุหรี่มีฤทธิ์ชักนำการสร้างเอนไซม์หลายชนิดที่ใช้ในการเปลี่ยนสภาพยา (เช่น CYP1A2, CYP2B6, CYP3A4, CYP2C19, CYP2E1, UGTs) ส่งผลให้ระดับยาในเลือดที่จะกล่าวถึงข้างล่างนี้ลดลง ซึ่งอาจทำให้ประสิทธิภาพในการรักษาโรคลดลง เว้นแต่ว่าเมแทบอไลต์ที่เกิดขึ้นเป็นตัวออกฤทธิ์รักษาโรคและการเปลี่ยนสภาพขั้นตอนต่อไปไม่ได้อาศัยเอนไซม์เหล่านั้น
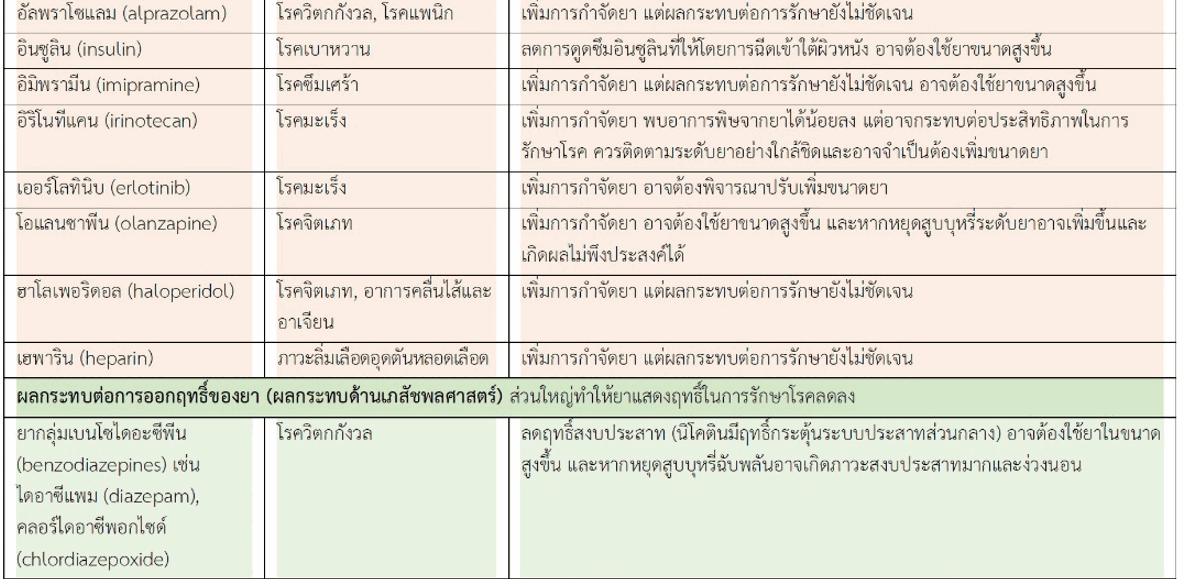
1. ยารักษาโรคจิต (antipsychotics) เช่น โคลซาพีน (clozapine), โอแลนซาพีน (olanzapine), ริสเพอริโดน (risperidone), ฮาโลเพอริดอล (haloperidol), เพอร์เฟนาซีน (perphenazine), คลอร์โพรมาซีน (chlorpromazine) การสูบบุหรี่ทำให้ระดับยาในเลือดลดลง โดยเฉพาะยาสองชนิดแรกที่อาจได้รับผลกระทบมากกว่ายาอื่น ยาเหล่านี้ใช้รักษาโรคจิตเภท (schizophrenia) บางชนิดยังใช้รักษาอาการคลื่นไส้และอาเจียนที่เกิดรุนแรง
2. ยาต้านซึมเศร้า (antidepressants) เช่น ฟลูวอกซามีน (fluvoxamine), เมอร์ทาซาพีน (mirtazapine), ทราโซโดน (trazodone), ดูล็อกซีทีน (duloxetine), อะมิทริปทีลีน (amitriptyline), นอร์ทริปทีลีน (nortriptyline), อิมิพรามีน (imipramine), เอสซิตาโลแพรม (escitalopram) การสูบบุหรี่ทำให้ระดับยาในเลือดลดลง ยาเหล่านี้นอกจากใช้รักษาโรคซึมเศร้า (depression) แล้ว บางชนิดยังใช้รักษาโรคย้ำคิดย้ำทำ (obsessive- compulsive disorder) และอาการอื่น ๆ เช่น อาการปวดที่เกิดจากการมีกระแสประสาทที่ผิดปกติ (neuropathic pain)
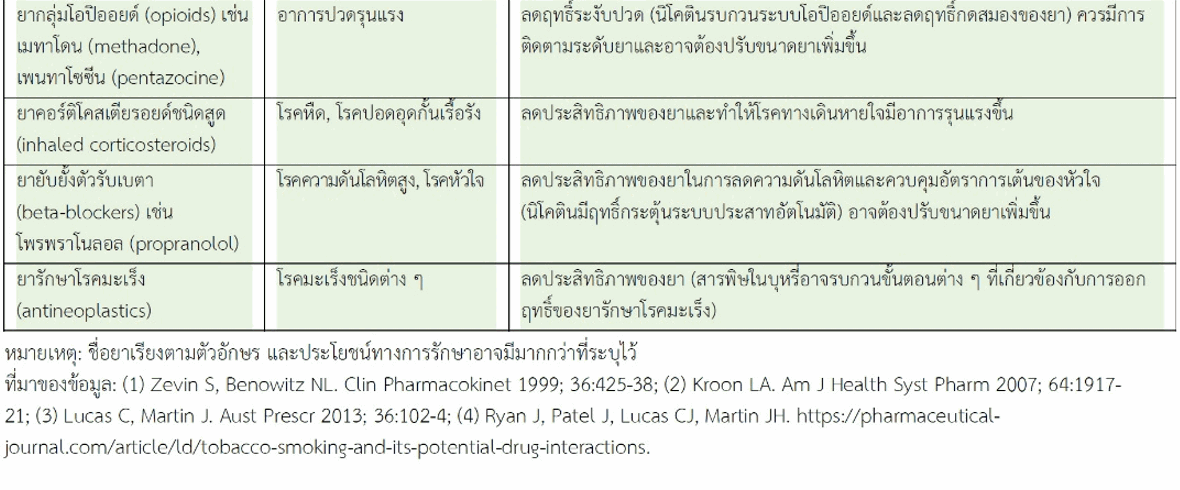
3. ยาระงับปวดโอปิออยด์ (opioid analgesics) เช่น เมทาโดน (methadone), เพนทาโซซีน (pentazocine) ยาเหล่านี้ใช้ลดอาการปวดที่เกิดรุนแรง การสูบบุหรี่ทำให้ระดับยาในเลือดลดลง
4. ยารักษาโรคมะเร็ง (antineoplastics) เช่น เออร์โลทินิบ (erlotinib), อิริโนทีแคน (irinotecan) ระดับยาทั้งสองชนิดรวมทั้งเมแทบอไลต์ที่มีฤทธิ์ของยาเหล่านี้ลดลงในผู้ที่สูบบุหรี่
5. ยากันเลือดเป็นลิ่มหรือยาต้านการแข็งตัวของเลือด (anticoagulants) เช่น ยาวาร์ฟาริน (warfarin), เฮพาริน (heparin) ใช้ป้องกันและรักษาภาวะลิ่มเลือดอุดตันหลอดเลือด (เช่น ลิ่มเลือดอุดตันในหลอดเลือดดำ, ลิ่มเลือดอุดตันในปอด) การสูบบุหรี่เพิ่มการกำจัดยาวาร์ฟารินที่อยู่ในรูป R-enantiomer (แต่ S-enantiomer มีฤทธิ์แรงกว่า) ยังไม่ชัดเจนถึงผลกระทบต่อประสิทธิภาพยา
6. ยาต้านเกล็ดเลือด (antiplatelets) เช่น โคลพิโดเกรล (clopidogrel) ใช้รักษาโรคหลอดเลือดอุดตันจากลิ่มเลือด (เช่นโรคหัวใจขาดเลือด, โรคสมองขาดเลือด) ในผู้ที่สูบบุหรี่แม้ว่าระดับยาโคลพิโดเกรลจะลดลงเร็วแต่เมแทบอไลต์ที่เกิดขึ้นเป็นสารที่ออกฤทธิ์ จึงช่วยเพิ่มประสิทธิภาพในการรักษาแต่อาจเสี่ยงต่อการเกิดผลข้างเคียงได้มากขึ้น
7. ยารักษาโรคทางเดินหายใจ (respiratory drugs) เช่น ทีโอฟิลลีน (theophylline) ใช้รักษาโรคหืด ยานี้ต้องใช้ด้วยความระมัดระวัง เนื่องจากระดับยาที่ให้ผลในการรักษาโรคได้อย่างปลอดภัยมีช่วงแคบ (narrow therapeutic window) ผู้ที่สูบบุหรี่อาจต้องใช้ขนาดยามากกว่าปกติ การหยุดสูบฉับพลันอาจได้รับอันตรายจากการได้รับยาเกินขนาด
8. ยาอื่น ยังมียาอีกมากมายที่ได้รับผลกระทบจากการสูบบุหรี่ ทำให้ระดับยาในเลือดลดลง เช่น อัลพราโซแลม (alprazolam) ใช้รักษาโรควิตกกังวล, ฟลีเคไนด์ (flecainide) และเม็กซิเลทีน (mexiletine) ใช้รักษาโรคหัวใจเต้นผิดจังหวะ, โรพินิโรล (ropinirole) ใช้รักษาโรคพาร์กินสัน, เพอร์เฟนิโดน (pirfenidone) ใช้รักษาโรคพังผืดที่ปอด, โพรพราโนลอล (propranolol) ใช้ยารักษาโรคความดันโลหิตสูงและโรคหัวใจ, ทาครีน (tacrine) ยารักษาโรคอัลไซเมอร์ (Alzheimer's disease), ทิซานิดีน (tizanidine) ใช้รักษาอาการเกร็งของกล้ามเนื้อ
ผลกระทบต่อการออกฤทธิ์ของยา (ผลกระทบด้านเภสัชพลศาสตร์)
นิโคตินในบุหรี่มีฤทธิ์ทางเภสัชวิทยาหลายอย่าง จึงอาจรบกวนการออกฤทธิ์ของยาต่าง ๆ ซึ่งส่วนใหญ่ทำให้ยาแสดงฤทธิ์ในการรักษาโรคลดลง ดังตัวอย่างที่จะกล่าวต่อไปนี้
1. ยากลุ่มเบนโซไดอะซีพีน (benzodiazepines) เช่น ไดอาซีแพม (diazepam), คลอร์ไดอาซีพอกไซด์ (chlordiazepoxide), ลอราซีแพม (lorazepam), อัลพราโซแลม (alprazolam) ยาเหล่านี้ใช้รักษาโรควิตกกังวล (anxiety disorders) การสูบบุหรี่จะลดประสิทธิภาพของยาเหล่านี้ในการออกฤทธิ์กดระบบประสาทส่วนกลาง คาดว่าเกิดเนื่องจากนิโคตินทำให้เกิดการหลั่งสารสื่อประสาทที่มีฤทธิ์กระตุ้นสมอง จึงอาจต้องใช้ยาในขนาดสูงขึ้น และหากหยุดสูบบุหรี่ฉับพลันอาจเกิดภาวะสงบประสาทมากและง่วงนอน
2. ยาระงับปวดโอปิออยด์ (opioid analgesics) เช่น เมทาโดน, เพนทาโซซีน นิโคตินในบุหรี่ออกฤทธิ์รบกวนระบบโอปิออยด์และลดฤทธิ์กดสมองของยา คนสูบบุหรี่อาจต้องการใช้ยาเหล่านี้เพื่อระงับปวดในขนาดสูงขึ้น
3. ยารักษาโรคทางเดินหายใจ (respiratory drugs) เช่น ยาคอร์ติโคสเตียรอยด์ชนิดสูด (inhaled corticosteroids) ใช้รักษาโรคหืดและโรคปอดอุดกั้นเรื้อรัง ยามีประสิทธิภาพลดลงในคนสูบบุหรี่จนอาจทำให้ควบคุมโรคไม่ได้ การสูบบุหรี่ยังทำให้โรคทางเดินหายใจมีอาการอักเสบรุนแรงขึ้น คาดว่าเนื่องจากสารพิษในบุหรี่กระตุ้นทางเดินหายใจให้หลั่งสารไซโตไคน์ (cytokines) ที่เกี่ยวข้องกับการอักเสบ
4. ยารักษาโรคความดันโลหิตสูง (antihypertensives) เช่น กลุ่มที่ออกฤทธิ์ยับยั้งตัวรับเบตา (beta-blockers) ตัวอย่างยาเช่น โพรพราโนลอล (propranolol) การสูบบุหรี่ลดประสิทธิภาพของยาในการลดความดันโลหิตและควบคุมอัตราการเต้นของหัวใจ อาจเนื่องจากนิโคตินมีฤทธิ์กระตุ้นระบบประสาทอัตโนมัติ เพิ่มความดันโลหิตและเพิ่มอัตราการเต้นของหัวใจ ผู้ที่สูบบุหรี่อาจต้องใช้ยาในขนาดสูงกว่าผู้ที่ไม่ได้สูบบุหรี่ นอกจากนี้นิโคตินอาจมีส่วนที่ทำให้ผนังหลอดเลือดแดงแข็งขึ้นซึ่งเป็นปัจจัยเสี่ยงของโรคหัวใจขาดเลือดเฉียบพลัน
5. ยารักษาโรคมะเร็ง (antineoplastics) ทั้งนิโคตินและพวกโพลีไซคลิกอะโรมาติกไฮโดรคาร์บอนมีผลซับซ้อนต่อการรักษาโรคมะเร็ง อาจมีผลต่อกระบวนการทำลายตัวเองของเซลล์ (apoptosis) การงอกของหลอดเลือดในก้อนเนื้องอก ตลอดจนการทำงานของระบบภูมิคุ้มกันร่างกาย จนส่งผลกระทบต่อการรักษาโรคมะเร็งเมื่อใช้ยาที่มีกลไกการออกฤทธิ์เกี่ยวข้องกับสิ่งที่กล่าวมา


ผลกระทบทางอ้อมของการสูบบุหรี่ต่อการใช้ยา
การสูบบุหรี่นอกจากส่งผลกระทบต่อระดับยาในเลือดและการออกฤทธิ์ของยาบางชนิดดังกล่าวข้างต้นแล้ว การสูบบุหรี่ยังมีผลทางอ้อมโดยทำให้เกิดผลเสียต่อร่างกายจนเป็นข้อจำกัดในการใช้ยาบางอย่าง หรือการสูบบุหรี่อาจเป็นปัจจัยร่วมกับความผิดปกติอื่นจนเพิ่มความเสี่ยงที่จะได้รับอันตรายเมื่อใช้ยาบางชนิด ดังตัวอย่างที่กล่าวถึงข้างล่างนี้
1. การสูบบุหรี่เพิ่มความเสี่ยงต่อการเกิดลิ่มเลือดอุดตันในหลอดเลือด ความเสี่ยงเพิ่มขึ้นตามอายุและปริมาณบุหรี่ที่สูบ (วันละ 15 มวนหรือมากกว่านี้) โดยเฉพาะผู้หญิงที่มีอายุมากกว่า 35 ปี ด้วยเหตุนี้ผู้หญิงที่มีอายุมากกว่า 35 ปีและสูบบุหรี่จึงไม่แนะนำให้ใช้ยาคุมกำเนิดชนิดที่มีฮอร์โมนพวกเอสโตรเจนเป็นส่วนประกอบ หากจะใช้ยาคุมกำเนิดชนิดดังกล่าวมีข้อแนะนำให้เลิกสูบบุหรี่
2. การสูบบุหรี่เป็นปัจจัยร่วมกับความผิดปกติอื่น ทำให้เพิ่มความเสี่ยงที่จะได้รับอันตรายเมื่อใช้ยาบางชนิด เช่น ผู้ที่พบการแปรผันทางพันธุกรรม (genetic variation) ที่มียีนชนิด HLA-C*06:02 และมีการใช้ยายูสเตคินูแมบ (ustekinumab) เพื่อรักษาโรคสะเก็ดเงิน (psoriasis) พบว่าการสูบบุหรี่ทำให้การรักษาด้วยยาดังกล่าวให้ผลไม่ดีและเพิ่มความเสี่ยงต่อการเสียชีวิตได้มากขึ้น ยังไม่ทราบถึงกลไกการเกิดผลเสียเช่นนี้ แต่การมียีนชนิดดังกล่าวโดยลำพังหรือการสูบบุหรี่โดยลำพังไม่เพิ่มความเสี่ยงต่อการเสียชีวิตเมื่อรักษาด้วยยาข้างต้น การสูบบุหรี่อาจทำให้ผู้ที่มีการแปรผันทางพันธุกรรมชนิดอื่นอีกมากมายให้การตอบสนองไม่ดีต่อการใช้ยาได้เช่นกัน
3. นิโคตินในบุหรี่ทำให้เกิดภาวะดื้อต่อฤทธิ์อินซูลิน (insulin resistance) ทำให้เซลล์ร่างกายนำกลูโคสไปใช้ไม่ได้ ซึ่งอาจทำให้การใช้ยารักษาโรคเบาหวานให้ผลควบคุมระดับน้ำตาลในเลือดได้ไม่ดี
4. การสูบบุหรี่เป็นปัจจัยส่งเสริมให้เกิดโรคต่าง ๆ เช่น โรคทางเดินหายใจ โรคหัวใจและหลอดเลือด โรคมะเร็ง อีกทั้งยังทำให้โรคหลายอย่างที่เป็นอยู่มีอาการแย่ลงหรือรักษายากขึ้น เช่น โรคเบาหวาน โรคไต ตลอดจนรบกวนระบบภูมิคุ้มกันของร่างกาย สิ่งเหล่านี้ล้วนส่งผลกระทบต่อการใช้ยาได้
ปัจจัยที่เกี่ยวข้องกับผลกระทบของการสูบบุหรี่ต่อการใช้ยา
ผลกระทบของการสูบบุหรี่ต่อการใช้ยาตามที่กล่าวข้างต้นนั้น จะเกิดมากหรือน้อยเพียงใดมีปัจจัยที่เกี่ยวข้องดังนี้
1. ปริมาณบุหรี่ที่สูบ ซึ่งจะสัมพันธ์กับปริมาณสารพิษไม่ว่าจะเป็นพวกโพลีไซคลิกอะโรมาติกไฮโดรคาร์บอนที่มีผลรบกวนด้านเภสัชจลนศาสตร์ของยา (ส่งผลกระทบต่อระดับยาในเลือด) และนิโคตินที่มีผลรบกวนด้านเภสัชพลศาสตร์ของยา (ส่งผลกระทบต่อการออกฤทธิ์ของยา) อย่างไรก็ตามเป็นการยากที่จะระบุปริมาณที่ชัดเจนว่าเท่าใดจึงเกิดผลกระทบ เนื่องจากมีปัจจัยด้านอื่นร่วมด้วย (มีกล่าวในลำดับต่อไป) บางการศึกษาระบุไว้ที่ปริมาณมากกว่าวันละ 10 มวน ซึ่งการสูบบุหรี่มากกว่าวันละ 20 มวนพบว่าฤทธิ์เอนไซม์ CYP1A2 เพิ่มขึ้นอย่างชัดเจน
2. ความแปรปรวนในพันธุกรรมของเอนไซม์ ทำให้เอนไซม์ทำงานมากหรือน้อยกว่าปกติ ผลกระทบที่ได้รับจากการสูบบุหรี่จึงมีแตกต่างกัน ซึ่งเอนไซม์ CYP1A2 พบความแปรปรวนทางด้านพันธุกรรมสูง
3. ชนิดของยา ยาบางชนิดแม้ระดับยาในเลือดจะเปลี่ยนแปลงไปมากแต่ไม่กระทบต่อประสิทธิภาพและความปลอดภัยของยา (เป็นยาที่มี “therapeutic window” กว้าง) ในทางตรงกันข้ามยาบางชนิดแม้ระดับยาในเลือดเปลี่ยนแปลงไม่มากนักแต่มีผลกระทบต่อประสิทธิภาพและความปลอดภัยของยา (เป็นยาที่มี “therapeutic window” แคบ) นอกจากนี้ยังขึ้นกับว่ายานั้นต้องพึ่งพาเอนไซม์ชนิดที่ได้รับผลกระทบจากการสูบบุหรี่เพื่อใช้การเปลี่ยนสภาพยาไปเป็นสารอื่นมากหรือน้อยเพียงใด เนื่องจากยาบางอย่างมีเอนไซม์ทางเลือกหลายชนิดที่ใช้เพื่อการเปลี่ยนสภาพ อีกทั้งยังขึ้นกับว่าเมแทบอไลต์เป็นสารออกฤทธิ์หรือไม่และเมแทบอไลต์ยังต้องพึ่งพาเอนไซม์ชนิดนั้น (ที่ได้รับผลกระทบจากการสูบบุหรี่) เพื่อการเปลี่ยนสภาพในขั้นต่อไปอีกหรือไม่
หากหยุดสูบบุหรี่ฉับพลันจะส่งผลกระทบอย่างไรต่อการใช้ยา
ตามที่ได้กล่าวมาแล้วว่าการสูบบุหรี่ชักนำการสร้างเอนไซม์หลายชนิดที่ใช้ในการเปลี่ยนสภาพยา หากหยุดสูบบุหรี่ฤทธิ์ของเอนไซม์ลดลงมาอยู่ที่ระดับใหม่ภายในเวลาประมาณ 1 สัปดาห์หลังหยุดสูบบุหรี่ ดังนั้นหากช่วงที่สูบบุหรี่มีการใช้ยาในขนาดสูงกว่าปกติ เมื่อหยุดสูบบุหรี่ฉับพลันระดับยาในเลือดอาจสูงขึ้นจนเกิดผลข้างเคียงมากหรือเป็นอันตรายได้ หากเป็นกรณีที่ยาถูกเปลี่ยนเป็นเมแทบอไลต์ที่มีฤทธิ์ (เช่น โคลพิโดเกรล) ซึ่งช่วงที่สูบบุหรี่อาจใช้ในขนาดน้อยกว่าปกติ เมื่อหยุดสูบบุหรี่ฉับพลันประสิทธิภาพในการรักษาโรคอาจไม่เพียงพอจนโรคกำเริบ ทั้งนี้ผลกระทบจากการหยุดสูบบุหรี่ฉับพลันอาจมีมากหรือน้อยขึ้นหลายปัจจัยที่เกี่ยวข้อง (ดูหัวข้อ ปัจจัยที่เกี่ยวข้องกับผลกระทบของการสูบบุหรี่ต่อการใช้ยา)
ข้อพึงระวังสำหรับผู้ที่สูบบุหรี่เมื่อมีการใช้ยา
การสูบบุหรี่ก่อให้เกิดผลเสียต่อสุขภาพและมีผลกระทบต่อการใช้ยาบางชนิด จึงควรเลิกสูบบุหรี่ ผู้ที่ยังไม่สามารถเลิกสูบบุหรี่หากต้องมีการใช้ยาเพื่อรักษาความเจ็บป่วยมีข้อพึงระวังดังนี้
1. เมื่อเข้ารับการรักษาความเจ็บป่วย ควรแจ้งแพทย์และเภสัชกรด้วยว่าเป็นผู้ที่สูบบุหรี่ เพราะการสูบบุหรี่อาจส่งผลรบกวนประสิทธิภาพและความปลอดภัยของยาที่ได้รับ
2. ระหว่างการใช้ยา ควรติดตามผลการรักษาโรคและเฝ้าระวังอาการไม่พึงประสงค์ของยา เนื่องจากขนาดยาที่เหมาะสมอาจแตกต่างจากผู้ที่ไม่ได้สูบบุหรี่
3. การเปลี่ยนแปลงปริมาณบุหรี่ที่สูบหรือการหยุดสูบบุหรี่ฉับพลัน อาจส่งผลกระทบต่อประสิทธิภาพและความปลอดภัยของยา จนโรคกำเริบหรือได้รับอันตรายจากยา (ขึ้นกับชนิดของยาที่ใช้อยู่)
เอกสารอ้างอิง
1. Hoffmann D, Hoffmann I. Smoking and tobacco control monograph No. 9. Chemistry and toxicology. https://cancercontrol.cancer.gov/sites/default/files/2020-08/m09_3.pdf. Accessed: November 20, 2021.
2. Zanger UM, Schwab M. Cytochrome P450 enzymes in drug metabolism: regulation of gene expression, enzyme activities, and impact of genetic variation. Pharmacol Ther 2013; 138:103-41.
3. Zevin S, Benowitz NL. Drug interactions with tobacco smoking. An update. Clin Pharmacokinet 1999; 36:425-38.
4. Kroon LA. Drug interactions with smoking. Am J Health Syst Pharm 2007; 64:1917-21.
5. Onor IO, Stirling DL, Williams SR, Bediako D, Borghol A, Harris MB, et al. Clinical effects of cigarette smoking: epidemiologic impact and review of pharmacotherapy options. Int J Environ Res Public Health 2017. doi: 10.3390/ijerph14101147. Accessed: November 20, 2021.
6. Ryan J, Patel J, Lucas CJ, Martin JH. Tobacco smoking and its potential drug interactions. Pharmaceut J, January 11, 2019. https://pharmaceutical-journal.com/article/ld/tobacco-smoking-and-its-potential-drug-interactions. Accessed: November 20, 2021.
7. Maideen NMP. Tobacco smoking and its drug interactions with comedications involving CYP and UGT enzymes and nicotine. World J Pharmacol 2019; 8(2):14-25.
8. Lucas C, Martin J. Smoking and drug interactions. Aust Prescr 2013; 36:102-4.
9. Svedbom A, Nikamo P, Ståhle M. Interaction between smoking and HLA-C*06:02 on the response to ustekinumab in psoriasis. J Invest Dermatol 2020; 140:1653-6.
10. Artese A, Stamford BA, Moffatt RJ. Cigarette smoking: an accessory to the development of insulin resistance. Am J Lifestyle Med 2017; 13:602-5.
11. Barrangou-Poueys-Darlas M, Guerlais M, Laforgue EJ, Bellouard R, Istvan M, Chauvin P, et al. CYP1A2 and tobacco interaction: a major pharmacokinetic challenge during smoking cessation. Drug Metab Rev 2021; 53:30-44.
12. Tamimi A, Serdarevic D, Hanania NA. The effects of cigarette smoke on airway inflammation in asthma and COPD: therapeutic implications. Respir Med 2012; 106:319-28.
ขอขอบคุณที่มา