คณะผู้วิจัยได้ดำเนินการทดลองเชิงสุ่มศึกษาผลของการบำบัดด้วยยาต้านการแข็งตัวของเลือดและการกำหนดเวลาในการกระตุ้นเพื่อปรับการเต้นของหัวใจ
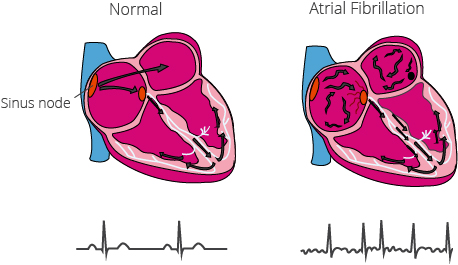
ภาวะหัวใจห้องบนเต้นสั่นพลิ้ว (Atrial Fibrillation: AF) และโรคหลอดเลือดแดงโคโรนารี (Coronary Artery Disease: CAD) มักจะเกิดขึ้นร่วมกัน แต่เราจะใช้ยาต้านการแข็งตัวของเลือด (anticoagulants) และยาต้านเกล็ดเลือด (antiplatelet) ให้ดีที่สุดได้อย่างไรเพื่อสร้างสมดุลระหว่างผลการออกฤทธิ์ของยากับความเสี่ยงต่อภาวะเลือดออก
เพื่อตอบคำถามนี้ในผู้ป่วย CAD ซึ่งเกิดมีอาการเมื่อเร็ว ๆ นี้ คณะผู้วิจัยได้สรรหาผู้ป่วย 4,600 คน ที่มีภาวะหัวใจห้องบนเต้นสั่นพลิ้วและมีอาการของหลอดเลือดแดงโคโรนารีเฉียบพลัน หรือมีการรักษาโรคหลอดเลือดโคโรนารีผ่านสายสวน (Percutaneous Coronary Intervention: PCI) ระหว่าง 2 สัปดาห์ก่อนหน้า
นอกจากจะให้ผู้ป่วยได้รับ P2Y12 inhibitor (ส่วนใหญ่ คือ clopidogrel) แล้ว ยังมีการสุ่มผู้ป่วย 2 ครั้ง ให้ได้รับยา apixaban หรือยาต้านวิตามินเค (vitamin K antagonist: VKA) และได้รับยา aspirin หรือยาหลอก พบว่า ทั้งภาวะเลือดออกที่มีนัยสำคัญทางคลินิกและผลลัพธ์รวมของการเข้ารับการรักษาตัวในโรงพยาบาลหรือการเสียชีวิตด้วยการใช้ยา apixaban ปรากฏน้อยกว่ายา VKA และยา aspirin ทำให้มีเลือดออกมากขึ้น โดยไม่ได้ทำให้การรักษาหัวใจและหลอดเลือดได้ผลดีขึ้นอย่างมีนัยสำคัญ
ดังนั้น การรักษาด้วยยา 2 ขนาน คือ ยา apixaban กับ P2Y12 inhibitor ให้การสมดุลที่ดีที่สุดระหว่างผลดีกับผลเสีย การรักษาด้วยยา 3 ชนิด ทำให้มีภาวะเลือดออกมากขึ้นโดยไม่ได้ให้ผลดีต่อหัวใจและหลอดเลือด แม้ผู้เขียนบทบรรณาธิการจะเชื่อว่า การรักษาด้วยยา 3 ชนิด อาจเหมาะสมสำหรับผู้ป่วยที่มีความเสี่ยงสูงเฉพาะบางคนก็ตาม (NEJM JW Gen Med May 1 2019 และ N Engl J Med 2019; 380:1509 และ 1580)
ในการศึกษาทดลองเชิงสุมอีกชิ้นหนึ่ง คณะผู้วิจัยได้ตรวจการรักษาด้วยยาต้านการแข็งตัวของเลือดในผู้ป่วย AF 2,200 คน ที่เป็น CAD เรื้อรัง (ได้รับการผ่าตัดบายพาสหลอดเลือดโคโรนารี หรือ PCI อย่างน้อย 1 ปีก่อนหน้า หรือเป็นโรคซึ่งได้รับการรักษาด้วยยา) ให้ผู้ป่วยได้รับยา rivaroxaban อย่างเดียว หรือได้รับยา rivaroxaban ร่วมกับยาต้านเกล็ดเลือด (แพทย์เลือกยา aspirin หรือ P2Y12 inhibitor)
ณ เวลา 2 ปี พบว่า การรักษาด้วย rivaroxaban อย่างเดียวมีความสัมพันธ์กับอาการของโรคหัวใจและหลอดเลือด และการเสียชีวิตที่น้อยลงและภาวะเลือดออกรุนแรงที่ลดลง เมื่อเทียบกับการรักษาด้วยยา 2 ชนิด แสดงให้เห็นว่า การรักษาด้วยยาชนิดเดียว คือ ยาต้านการแข็งตัวของเลือดชนิดรับประทานซึ่งออกฤทธิ์โดยตรง เพียงพอสำหรับผู้ป่วย AF ที่ CAD เรื้อรัง (NEJM JW Gen Med Oct 1 2019 และ N Engl J Med 2019; 381:1103)
ในปี 2019 คณะผู้วิจัยได้ตรวจสอบอีกมิติหนึ่งของการรักษา AF คือ การกำหนดเวลาในการกระตุ้นเพื่อปรับการเต้นของหัวใจ (cardioversion) ในผู้ป่วยจำนวน 437 คน ซึ่งมีการนำตัวส่งแผนกฉุกเฉินด้วย AF ที่เริ่มมีอาการมาแล้วน้อยกว่า 36 ชั่วโมง
มีการสุ่มให้ผู้ป่วยได้รับการกระตุ้นเพื่อปรับการเต้นของหัวใจด้วยเภสัชวิทยาหรือไฟฟ้าตั้งแต่แรกหรือได้รับการกระตุ้นเพื่อปรับการเต้นของหัวใจ ณ 48 ชั่วโมงหลังเริ่มเกิดอาการ พบว่า อัตราการเต้นของหัวใจปกติ (sinus rhythm) ณ 4 สัปดาห์ เหมือนกันทั้งในกลุ่มที่ให้ยาแต่เริ่มแรกและกลุ่มที่ใช้ยาภายหลัง (ร้อยละ 94 และ 91)
ในกลุ่มที่ให้ยาแต่เริ่มแรก พบว่า ผู้ป่วยร้อยละ 16 เปลี่ยนจังหวะการเต้นของหัวใจเป็นปกติก่อนการกระตุ้นเพื่อปรับการเต้นของหัวใจ และร้อยละ 78 เปลี่ยนจังหวะการเต้นด้วยการกระตุ้นเพื่อปรับการเต้นของหัวใจในกลุ่มที่ใช้ยาตอนหลัง พบว่า ร้อยละ 69 เปลี่ยนจังหวะการเต้นของหัวใจเป็นปกติเอง และร้อยละ 28 เปลี่ยนจังหวะการเต้นของหัวใจเป็นปกติหลังจากการกระตุ้นเพื่อปรับการเต้นของหัวใจภายหลัง การศึกษานี้แสดงให้เห็นว่า การรอจนถึง 48 ชั่วโมง เพื่อกระตุ้นปรับการเต้นของหัวใจในผู้ป่วยที่มีอาการ AF และการไหลเวียนเลือดคงที่เป็นทางเลือกที่สมเหตุสมผล (NEJM JW Gen Med Apr 15 2019 และ N Engl JMed 2019; 380:1499)